Nel momento in cui sembra si stia per superare la lunga e triste vicenda della pandemia da virus Sars-Cov-2, stanno affiorando sempre più evidenti gli scenari determinati dalle sequele di questa inattesa infezione virale, a causa delle quali chi è stato colpito dalla malattia non la dimenticherà né presto né facilmente. Purtroppo si è trattato per tutti di una patologia sconosciuta, e per quanto sia già noto che anche altre infezioni, virali e non, possono determinare a più o meno lungo termine conseguenze e danni a più organi, vedasi miocarditi, pericarditi, vasculiti a genesi infettiva, per quel che riguarda questo nuovo virus dobbiamo ancora imparare molto.
Siamo a poco più di un anno e mezzo dall’insorgenza dei primi casi e solo oggi, con il “senno del poi”, possiamo dire di aver imparato a gestirne la prevenzione con i vaccini, la diagnosi con i test molecolari, la terapia con gli anticorpi monoclonali, ma stiamo tuttavia osservando sequele piuttosto prolungate, tanto da permettere l’identificazione di una precisa “sindrome post-Covid”. Sono state create strutture ambulatoriali per seguire i pazienti “post-Covid-19”, inizialmente con l’intento di applicare un normale follow-up di questi malati che erano stati affetti da una “nuova patologia”, ma ci si è accorti subito che bisognava seguire nel tempo pazienti con sintomi attivi di una malattia dalla quale erano stati dichiarati comunque guariti.
Quindi, contemporaneamente alla vasta letteratura sulla infezione da Sars-Cov2, è nata di conseguenza una altrettanto vasta letteratura sulla “Sindrome post-Covid-19”, resoconto di tutte le manifestazioni multiorgano al momento conosciute che affliggono a lungo questi pazienti.
Si tratta di una serie di sintomi, singolarmente o contemporaneamente presenti in chi ha superato la malattia e non attribuibili a diagnosi alternative, che purtroppo perdurano oltre quattro settimane dall’insorgenza della sintomatologia clinica della fase acuta, persistenti anche fino a sei mesi dopo, che impediscono o rallentano sensibilmente il ritorno alla normale vita attiva precedente e di cui sono prevalentemente vittime le donne. La prima fase della sindrome post-acuta Covid è definita “sub-acuta” fino alle 12 settimane, oltre si parla di “sindrome post-acuta cronica”. Quest’ultima definizione la dice lunga sulle conseguenze di un’infezione virale che sembrerebbe potenzialmente in grado di determinare danni permanenti: sapremo solo più in là nel tempo se siamo di fronte ad un nuovo quadro di vera cronicità.
Sull’argomento tutta la letteratura mondiale ad oggi disponibile è concorde nel ritenere che non vi sia prevalenza di una qualche regione geografica di appartenenza nella popolazione studiata: le stesse caratteristiche sono comuni in tutti gli studi clinici, non sembrano essere strettamente dipendenti da eventuali comorbidità, responsabili viceversa dell’andamento più o meno sfavorevole della fase acuta. La severità della fase acuta, in particolare la necessità di ricovero in Terapia Intensiva, di ventilazione meccanica invasiva o non invasiva, è significativamente associata alla persistenza nel tempo di sintomi respiratori come dispnea, astenia dei muscoli della respirazione, alterazioni funzionali respiratorie e alterazioni del quadro radiologico polmonare, così come la pre-esistenza di patologie a carico dell’apparato respiratorio, l’elevato indice di massa corporea, l’età avanzata.
I principali meccanismi fisiopatologici responsabili della malattia acuta Covid-19 sono rappresentati dalla tossicità virale diretta, dal danno endoteliale e microvascolare, dalla disregolazione del sistema immune con stimolazione di uno stato iperinfiammatorio, dalla ipercoagulabilità con trombosi in situ e macrotrombosi, dalla disregolazione del sistema ACE-2. Tali meccanismi sono simili a quelli presenti nella malattia da Sars-CoV-1 e in parte da MERS-CoV, differenziandosi per la diversa affinità per ACE2 dovuta alla espressione della proteina spike di Sars-Cov-2.
I meccanismi che potenzialmente contribuiscono alla fisiopatologia della fase post-acuta comprendono: cambiamenti fisiopatologici virus-correlati, aberrazioni immunologiche e danni infiammatori in risposta alla fase acuta dell’infezione, sequele prevedibili della fase critica, quest’ultima ormai ben riconosciuta come “sindrome post-terapia intensiva” comprendente alterazioni in ambito fisico, cognitivo e psichico tipiche dei pazienti sopravvissuti a patologie critiche e ai relativi trattamenti intensivi. La fisiopatologia della “sindrome post-terapia intensiva” è multifattoriale, comprendendo ischemia microvascolare, immobilità e alterazioni metaboliche della fase critica; inoltre i pazienti presentano rischio aumentato di contrarre sovra-infezioni batteriche, da funghi e da altri patogeni.
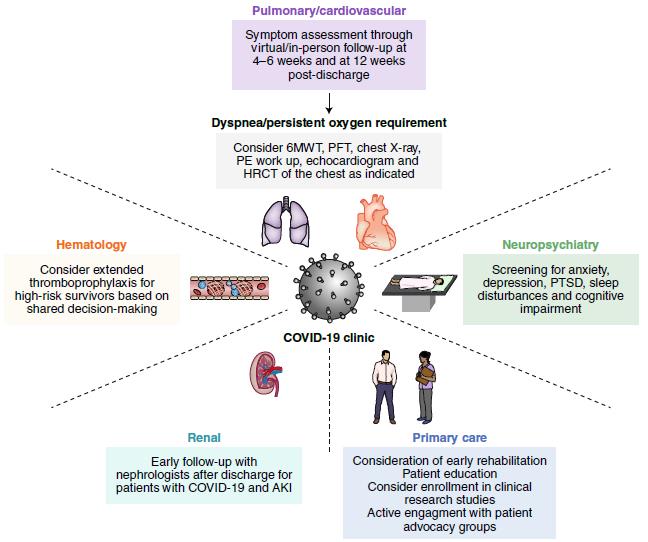
Cerchiamo di entrare nel merito delle sequele organo specifiche.
In ambito polmonare sono segnalati dispnea con o senza necessità di supplemento di O2, difficoltà allo svezzamento dalla ventilazione, fibrosi polmonare. Come nei sopravvissuti dal distress respiratorio acuto (ARDS) dovuto ad altra eziologia, la dispnea è il sintomo più comune presente nel 42-66% dei casi; in alcuni studi anche dopo sei mesi il test del cammino è inferiore ai valori normali in un quarto dei pazienti. Nei soggetti sottoposti a tracheostomia, dopo un mese solo il 52% risulta svezzato con successo dalla ventilazione meccanica. Ridotti valori nella capacità di diffusione polmonare e riscontro radiologico di opacità a vetro smerigliato sono riportati fino al 50%, così come aspetti fibrotici e bronchiectasie da trazione. Tali aspetti sono l’esito di meccanismi virali, come invasione dell’epitelio alveolare e delle cellule endoteliali, e di meccanismi non dipendenti direttamente dal virus, come il danno immunologico e l’infiammazione perivascolare, contribuendo entrambi alla rottura della barriera endotelio/epitelio con invasione di monociti e neutrofili e formazione di essudato ricco in proteine nello spazio alveolare, come nelle forme ARDS, e intervento di citochine infiammatorie. Inoltre sono presenti micro e macrotrombosi vascolari.
Fenomeni tromboembolici sono stati osservati in una modesta percentuale di pazienti, sia per il perdurare dello stato infiammatorio e quindi delle disregolazioni della coagulazione, sia per la ridotta mobilità dei soggetti.
In ambito cardiaco dolore toracico è riferito in circa il 20% dei pazienti sopravvissuti dopo due mesi di follow-up, mentre a sei mesi vengono riportati cardiopalmo nel 9% e dolore toracico nel 5% di un altro studio. Dati preliminari di cardio-RMN dimostrerebbero che infiammazione del miocardio è presente in circa il 60% dopo la diagnosi di Covid-19; inoltre uno studio effettuato su una squadra di atleti da competizione che avevano avuto infezione Sars-CoV-2 moderata o asintomatica ha dimostrato aspetti di miocardite nel 15% e danno miocardico pregresso nel 30,8% dei partecipanti. Anche qui sono chiamati in causa il danno virale diretto, la disregolazione del sistema ACE2, la risposta infiammatoria e immunologica con danno dell’integrità strutturale del miocardio, del pericardio e del sistema di conduzione. Tali alterazioni possono esitare in fibrosi miocardica, persistenza di aritmie per stato ipercatecolaminergico dovuto a IL-6, IL-1 e TNF-α che, modulando l’espressione dei canali ionici dei cardiomiociti, possono prolungare l’azione di potenziali ventricolari. Inoltre la disfunzione autonomica esita nella sindrome tachicardica posturale ortostatica e tachicardia sinusale inappropriata, risultato della modulazione adrenergica.
Comuni sono le sequele neuropsichiatriche. Sindrome da malattia cronica, dolori muscolari, depressione, disturbi del sonno, cefalea spesso refrattaria ai comuni analgesici, quest’ultima presente anche nel 38% dopo sei mesi, perdita di gusto e olfatto persistenti dopo sei mesi anche dopo risoluzione di altri sintomi in 1/10 pazienti. Quest’ultimo aspetto è di particolare interesse, essendo a volte l’unica manifestazione clinica della malattia per altri versi asintomatica, ma persistendo comunque a lungo nel tempo; per il disturbo l’Università di Perugia ha messo a punto un protocollo riabilitativo per cercare di stimolare il recupero della funzione gustativa ed olfattiva. Ancora vengono segnalati disturbi cognitivi con sensazione di annebbiamento cerebrale, difficoltà di concentrazione, disturbi della memoria e difficoltà di comprensione. Inoltre finanche nel 56% dei casi sono rilevabili sintomi psichiatrici con depressione, ansia, insonnia e sintomi ossessivo-compulsivi. Come in altre patologie, nella fase acuta possono verificarsi complicanze come stroke ischemico/emorragico, danno ipo/anossico, mielite acuta che possono esitare in danni neurologici permanenti che richiedono specifica riabilitazione. Anche in questi casi sono invocati sia il danno virale diretto che quello dovuto all’infiammazione.
Sequele renali determinano il prolungamento di dialisi sostitutiva iniziata durante il ricovero in Terapia Intensiva, con sospensione del trattamento nel 27-64% dei casi dopo 28 giorni dalla dimissione da TI; questo gruppo di pazienti dimostra comunque mortalità elevata, con bassa probabilità di sopravvivenza a 60 giorni. Nel 35% dei pazienti a sei mesi vi è comunque riduzione del filtrato glomerulare. Il virus è stato isolato nel parenchima renale ed è stata evidenziata necrosi tubulare acuta.
Sequele endocrine comprendono chetoacidosi diabetica anche in pazienti non diabetici settimane o mesi dopo la risoluzione dei sintomi Covid-19, tiroidite subacuta con tireotossicosi clinica sempre a distanza di settimane, tiroidite autoimmune. Tali quadri sono dovuti a danno virale diretto, danno immunologico e infiammatorio, complicanze iatrogene.
Di scarsa rilevanza le sequele gastrointestinali ed epatobiliari, mentre più frequenti quelle dermatologiche con perdita dei capelli nel 20% dei casi sia a causa dell’infezione virale che della risposta allo stress.
Data la severità della sintomatologia clinica di questa malattia con chiari aspetti sistemici a cui corrisponde una fase di risposta infiammatoria altrettanto sistemica, i pazienti ne escono fragili e malnutriti, come accade in altre patologie sistemiche ma non sempre in altre patologie acute virali, per cui è necessario programmare un iter riabilitativo precoce multidisciplinare per il recupero delle loro funzioni e della loro autonomia, ma anche per continuare a studiare gli elementi determinanti di questa malattia, non solo nella fase acuta ma anche nelle numerose e importanti sequele che vengono a determinarsi.